Konceptet med artificiell axelprotes föreslogs först av Themistokles Gluck år 1891. De artificiella leder som nämns och utformas tillsammans inkluderar höft, handled etc. Den första axelprotesoperationen utfördes på en patient år 1893 av den franske kirurgen Jules Emile Péan vid Hôpital International i Paris på en 37-årig patient med tuberkulos i leder och ben. Den första dokumenterade axelprotesen. Protesen tillverkades av tandläkaren J. Porter Michaels från Paris, och överarmsbenetstamvar tillverkad av platinametall och fäst vid ett paraffinbelagt gummihuvud med tråd för att bilda ett sammanpressat implantat. Patientens initiala resultat var tillfredsställande, men protesen togs så småningom bort efter 2 år på grund av upprepade återfall av tuberkulos. Detta är det första försöket som gjorts av människor med artificiell axelprotes.
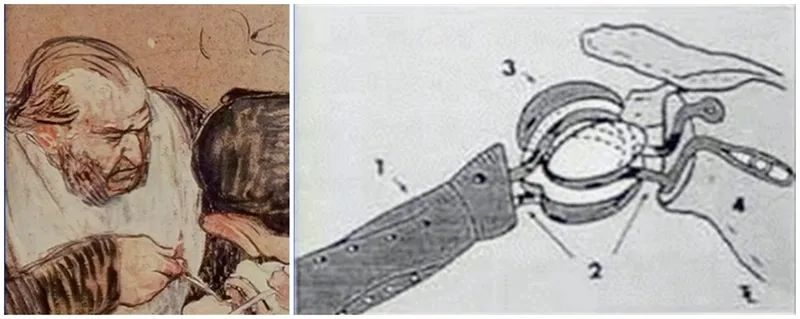
År 1951 rapporterade Frederick Krueger användningen av en mer anatomiskt signifikant axelprotes gjord av vitaminer och formad från den proximala humerusen från ett kadaver. Denna användes framgångsrikt för att behandla en ung patient med osteonekros i humerushuvudet.
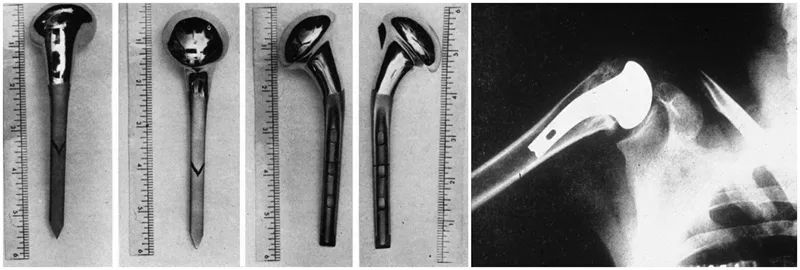
Men den verkligt moderna axelprotesen designades och utvecklades av axelgurun Charles Neer. År 1953, för att åtgärda de otillfredsställande resultaten av sin kirurgiska behandling av proximala humerusfrakturer, utvecklade Neer en anatomisk proximal humerusprotes för humerusfrakturer, vilken förbättrades flera gånger under de följande två decennierna. Designade andra respektive tredje generationens proteser.
I början av 1970-talet, för att lösa problemet med axelproteser hos patienter med svår rotatorkuffdysfunktion, föreslogs konceptet med omvänd axelprotes (RTSA) först av Neer, men på grund av det tidiga misslyckandet med glenoidkomponenten övergavs konceptet senare. År 1985 förbättrade Paul Grammont konceptet enligt Neers koncept genom att flytta rotationscentrum medialt och distalt, ändra momentarmen och spänningen i deltoidmuskeln och därmed perfekt lösa problemet med förlust av rotatorkufffunktion.
Designprinciper för transaxelprotesen
Omvänd axelprotes (RTSA) reverserar det anatomiska förhållandet mellan den naturliga axeln för att återställa axelns stabilitet. RTSA skapar ett stödpunkt och ett rotationscentrum (CoR) genom att göra glenoidsidan konvex och humerushuvudsidan konkav. Den biomekaniska funktionen hos detta stödpunkt är att förhindra att humerushuvudet rör sig uppåt när deltamuskeln kontraherar för att abducera överarmen. Det speciella med RTSA är att rotationscentrumet för den artificiella axelleden och humerushuvudets position i förhållande till den naturliga axeln flyttas inåt och nedåt. Olika RTSA-protesdesigner är olika. Humerushuvudet flyttas nedåt med 25~40 mm och inåt med 5~20 mm.
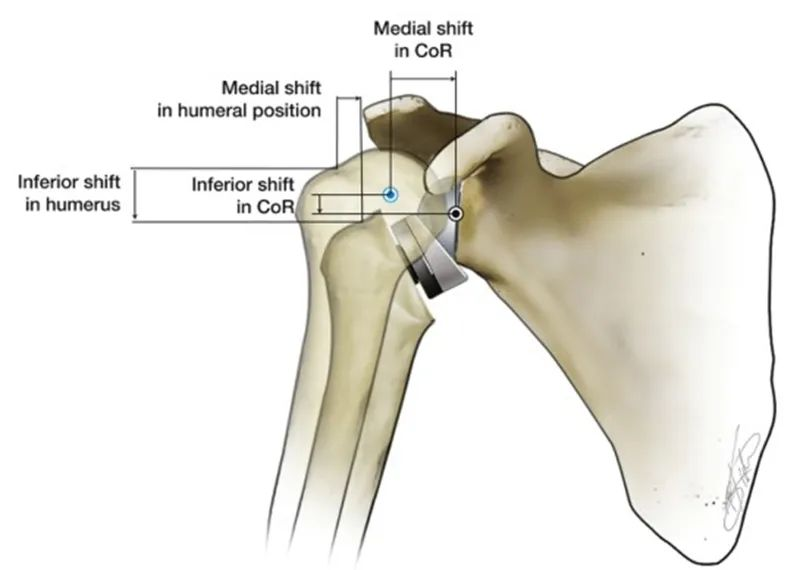
Jämfört med den naturliga axelleden i människokroppen är en uppenbar fördel med internt förskjutande CoR att abduktionsmomentarmen i deltoidmuskeln ökas från 10 mm till 30 mm, vilket förbättrar deltoidmuskelns abduktionseffektivitet och mindre muskelkraft kan genereras. Samma vridmoment, och denna funktion gör också att abduktionen av humerushuvudet inte längre är helt beroende av den nedtryckande funktionen hos hela rotatorkuffen.
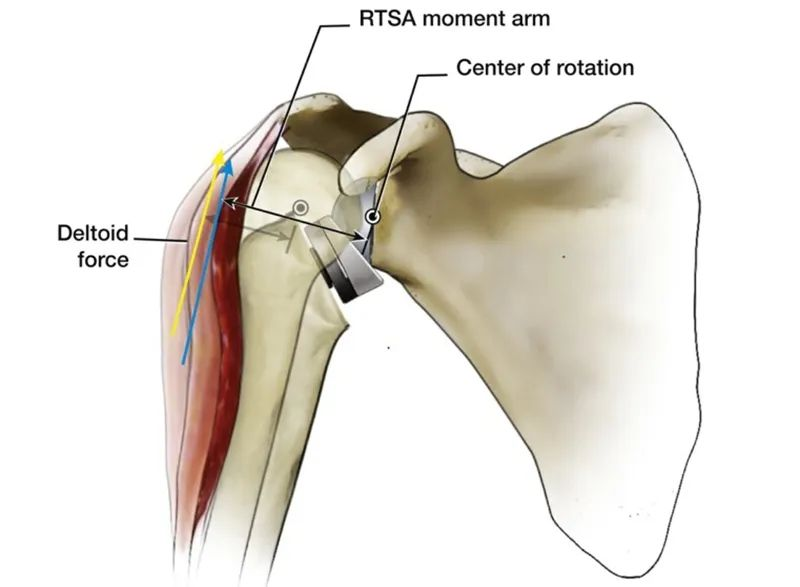
Detta är designen och biomekaniken för RTSA, och det kan vara lite tråkigt och svårt att förstå. Finns det ett enklare sätt att förstå det? Svaret är ja.
Det första är utformningen av RTSA. Observera noggrant egenskaperna hos varje led i människokroppen, vi kan hitta några regler. Mänskliga leder kan grovt delas in i två kategorier. Den ena är nära-bålleder som axlar och höfter, där den proximala änden är "koppen" och den distala änden är "kulan".
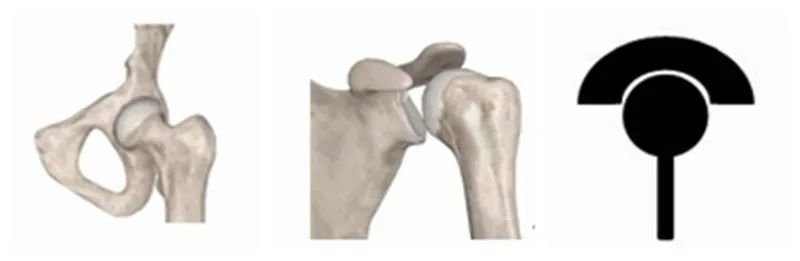
Den andra typen är distala leder som t.ex.knänoch armbågar, där den proximala änden är "kulan" och den distala änden "koppen".
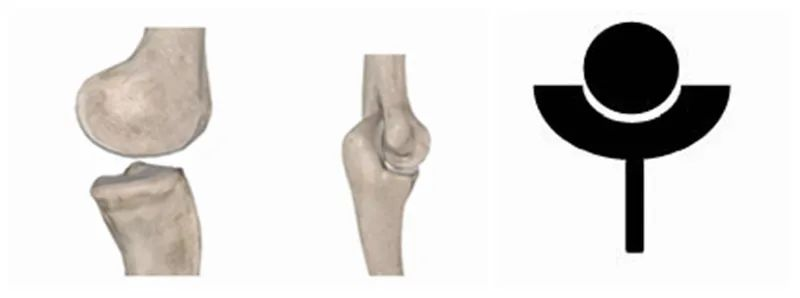
Den plan som medicinska pionjärer antog när de designade artificiella axelledsproteser i början var att återställa den naturliga axelns anatomiska struktur så mycket som möjligt, så alla planer utformades med den proximala änden som en "kopp" och den distala änden som en "kula". Vissa forskare utformade till och med medvetet "koppen" för att vara större och djupare för att öka ledens stabilitet, liknande den mänskliga.höftleden, men det bevisades senare att ökad stabilitet faktiskt ökade felfrekvensen, så denna design antogs snabbt. ge upp. RTSA, å andra sidan, reverserar de anatomiska egenskaperna hos den naturliga axeln, inverterar "kulan" och "koppen", vilket gör den ursprungliga "höftleden" mer lik en "armbåge" eller "knä". Denna subversiva förändring löste slutligen många svårigheter och tvivel kring artificiell axelprotes, och i många fall har dess långsiktiga och kortsiktiga effekt förbättrats avsevärt.
Likaså förskjuter RTSA:s design rotationscentrum för att möjliggöra ökad deltoidabduktionseffektivitet, vilket också kan låta oklart. Och om vi jämför vår axelled med en gungbräda är det lätt att förstå. Som visas i figuren nedan, om man applicerar samma vridmoment i A-riktningen (deltoidmuskelkontraktionskraften), om stödpunkten och startpositionen ändras, är det uppenbart att ett större vridmoment (överarmens abduktionskraft) kan genereras i B-riktningen.
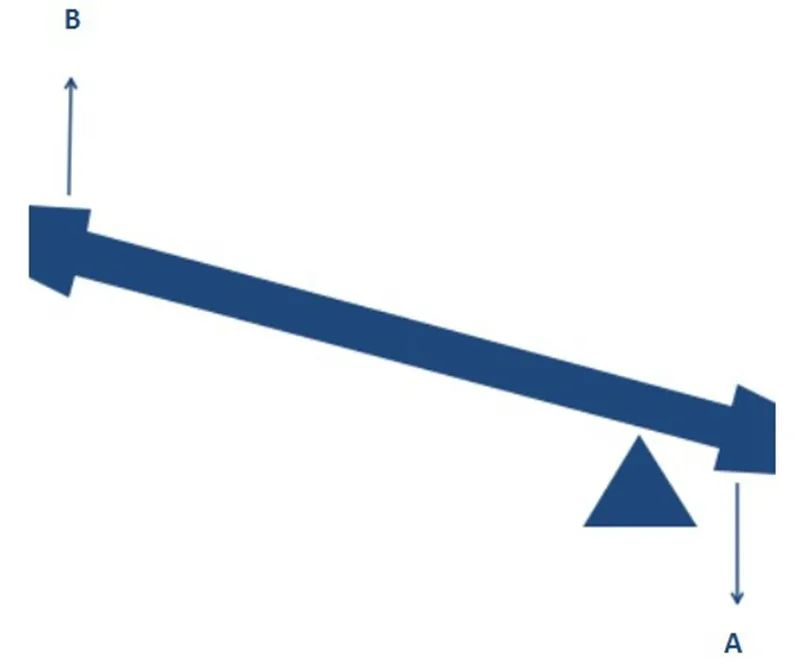

En förändring av RTSA:s rotationscentrum har en liknande effekt, vilket gör att en destabiliserad axel kan initiera abduktion utan rotatorkuffdepression. Som Arkimedes sa: Ge mig en stödpunkt så kan jag flytta hela jorden!
RTSA-indikationer och kontraindikationer
Den klassiska indikationen för RTSA är rotatorkuffrupturartropati (CTA), en gigantisk rotatorkuffruptur med artros, som vanligtvis kännetecknas av en uppåtgående förskjutning av humerushuvudet, vilket resulterar i fortsatta degenerativa förändringar i glenoid, akromion och humerushuvud. Den uppåtgående förskjutningen av humerushuvudet orsakas av ett obalanserat kraftpar under inverkan av deltamuskeln efter rotatorkuffdysfunktion. CTA är vanligare hos äldre kvinnor, där en klassisk "pseudoparalys" kan uppstå.
Användningen av axelproteser, särskilt RTSA, har ökat avsevärt under de senaste två decennierna. Baserat på de första framgångsrika resultaten av RTSA-tillämpningen, den kontinuerliga utvecklingen av kirurgisk teknik och den effektiva tillämpningen av denna teknik, har de initiala snävare indikationerna för RTSA utökats, och därför är de flesta axelproteser som för närvarande utförs RTSA.
Till exempel var anatomisk total axelprotes (ATSA) det föredragna valet för axelartros utan rotatorkuffruptur tidigare, men på senare år verkar antalet personer som har denna uppfattning gradvis minska. Följande aspekter har lett till denna trend. För det första har upp till 10 % av patienterna som får ATSA redan en rotatorkuffruptur. För det andra är i vissa fall den "strukturella" integriteten hos rotatorkuffens "funktion" inte fullständig, särskilt hos vissa äldre patienter. Slutligen, även om rotatorkuffan är intakt vid tidpunkten för operationen, uppstår rotatorkuffdegeneration med åldern, särskilt efter ATSA-procedurer, och det råder verkligen stor osäkerhet om rotatorkuffens funktion. Detta fenomen förekommer vanligtvis hos äldre patienter äldre än 70 år. Därför började fler och fler kirurger välja RTSA när de står inför ren axelartros. Denna situation har lett till ett nytt tänkande att RTSA också kan vara förstahandsvalet för patienter med artros med en intakt rotatorkuff baserat enbart på ålder.
På liknande sätt har man tidigare, för irreparabla massiva rotatorkuffrupturer (MRCT) utan artros, valt att använda alternativa metoder som subakromial dekompression, partiell rotatorkuffrekonstruktion, kinesisk metod och rekonstruktion av övre ledkapseln. Framgångsgraden varierar dock. Baserat på skickligheten och framgångsrik tillämpning av RTSA i olika situationer har fler och fler operatörer nyligen provat RTSA i stället för enkel MRCT, och det har varit mycket framgångsrikt, med en 10-årig implantationsöverlevnad på över 90 %.
Sammanfattningsvis inkluderar de nuvarande utökade indikationerna för rotatorkuffskador, utöver CTA, stora irreparabla rotatorkuffrupturer utan inflammatorisk osteoartropati, tumörer, akuta frakturer, posttraumatisk artrit, bendefekter eller svårt deformerade benleder, inflammation och återkommande axelluxationer.
Det finns få kontraindikationer för RTSA. Förutom de allmänna kontraindikationerna för artificiell ledplastik, såsom infektion, är bristande deltoidfunktion en absolut kontraindikation för RTSA. Dessutom bör öppna frakturer och skador på plexus brachialis också betraktas som kontraindikationer för proximala humerusfrakturer, medan isolerade nervskador i armhålan bör betraktas som relativa kontraindikationer.
Postoperativ vård och rehabilitering
Principer för postoperativ rehabilitering:
Mobilisera patienters entusiasm för rehabilitering och skapa rimliga förväntningar på patienterna.
Minskar smärta och inflammation och skyddar läkande strukturer, men subscapularis behöver vanligtvis inte skyddas.
Främre luxation av axelleden uppstår sannolikt i ändlägena för hyperextension, adduktion och inåtrotation, eller abduktion och utåtrotation. Därför bör rörelser som bakåthandsrörelser undvikas i 4 till 6 veckor efter operationen. Dessa positioner medför risk för luxation.
Efter 4 till 6 veckor är det fortfarande nödvändigt att kommunicera med och få tillstånd från kirurgen innan ovanstående rörelser och positioner påbörjas.
Postoperativa rehabiliteringsövningar bör utföras först utan viktbärande och sedan med viktbärande, först utan motstånd och sedan med motstånd, först passivt och sedan aktivt.
I nuläget finns ingen strikt och enhetlig rehabiliteringsstandard, och det finns stora skillnader i olika forskares planer.
Strategi för patientens dagliga aktiviteter (ADL) (0–6 veckor):
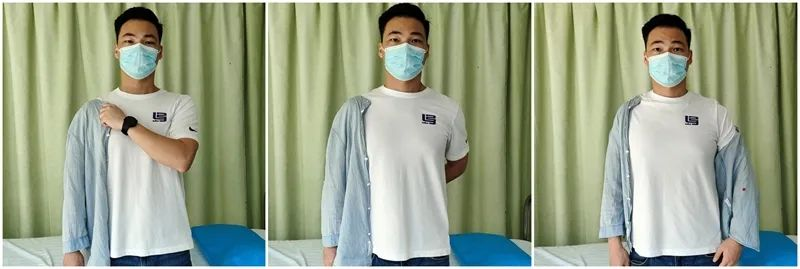
Dressing
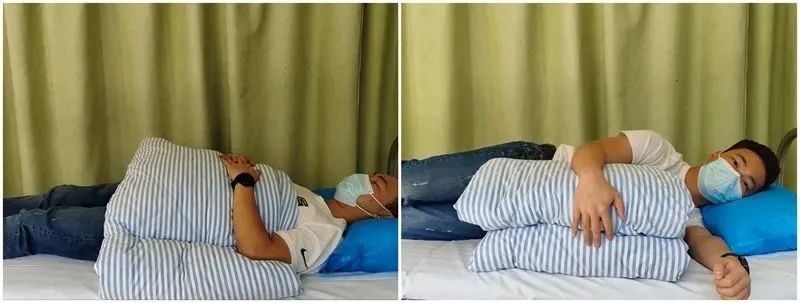
Sova
Daglig träningsstrategi (0-6 veckor):
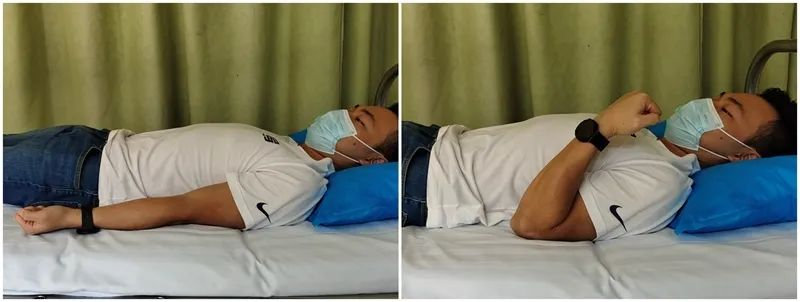
Aktiv armbågsböjning
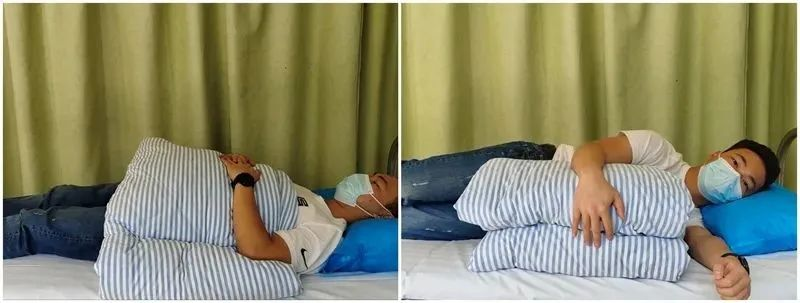
Passiv axelböjning
Sichuan Chenanhui Techonology Co.,Ltd.
WhatsApp: +8618227212857
Publiceringstid: 21 november 2022










