Navikulär malunion förekommer i cirka 5–15 % av alla akuta frakturer i navikulära benet, varav navikulär nekros förekommer i cirka 3 %. Riskfaktorer för navikulär malunion inkluderar missad eller försenad diagnos, proximal närhet till frakturlinjen, förskjutning större än 1 mm och fraktur med karpal instabilitet. Om den lämnas obehandlad är navikulär osteokondral nonunion ofta associerad med traumatisk artrit, även känd som navikulär osteokondral nonunion med kollapsande artros.
Bentransplantation med eller utan vaskulariserad flik kan användas för att behandla navikulär osteokondral nonunion. För patienter med osteonekros i navikulärbenets proximala pol är dock resultaten av bentransplantation utan vaskulär spets otillfredsställande, och benläkningsgraden är endast 40–67 %. Däremot kan läkningsgraden för bentransplantat med vaskulariserade flikar vara så hög som 88–91 %. De viktigaste vaskulariserade benflikarna i klinisk praxis inkluderar 1,2-ICSRA-spetsad distal radiusflik, bentransplantat + kärlbundelsimplantat, palmar radiusflik, fri iliacbenflik med vaskulariserad spets och medial femoral kondylärbenflik (MFC VBG), etc. Resultaten av bentransplantation med vaskulariserad spets är tillfredsställande. Fri MFC VBG har visat sig vara effektiv vid behandling av navikulärfrakturer med metakarpalkollaps, och MFC VBG använder den artikulära grenen av den nedåtgående knäartären som den huvudsakliga trofiska grenen. Jämfört med andra flikar ger MFC VBG tillräckligt strukturellt stöd för att återställa den normala formen på navikulärbenet, särskilt vid osteokondros på grund av navikulärfrakturer med böjd ryggdeformitet (Figur 1). Vid behandling av navikulär osteokondral osteonekros med progressiv karpalkollaps har den 1,2-ICSRA-tippade distala radiusfliken rapporterats ha en benläkningsgrad på endast 40 %, medan MFC VBG har en benläkningsgrad på 100 %.
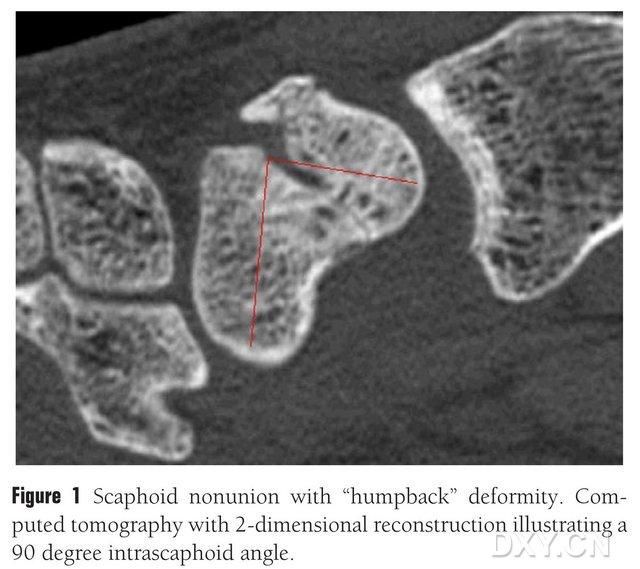
Figur 1. Fraktur på os naviculare med "böjd rygg"-deformitet. CT visar frakturblocket mellan os naviculare i en vinkel på cirka 90°.
Preoperativ förberedelse
Efter den fysiska undersökningen av den drabbade handleden måste bilddiagnostiska undersökningar utföras för att bedöma graden av handledskollaps. Enkla röntgenbilder är användbara för att bekräfta frakturens placering, graden av förskjutning och förekomsten av resorption eller skleros i den brutna änden. Posterior anterior bilder används för att bedöma handledskollaps, dorsal instabilitet i handleden (DISI) med hjälp av ett modifierat handledshöjdsförhållande (höjd/bredd) på ≤1,52 eller en radiell lunatvinkel större än 15°. MR eller CT kan hjälpa till att diagnostisera felställning av oskärpsbenet eller osteonekros. Laterala röntgenbilder eller sned sagittal CT av oskärpsbenet med en oskärpvinkel >45° tyder på förkortning av oskärpsbenet, vilket är känt som "böjd ryggdeformitet". Låg MR T1, T2-signal tyder på nekros i oskärpsbenet, men MR har ingen uppenbar betydelse för att fastställa frakturens läkning.
Indikationer och kontraindikationer:
Navikulär osteokondral utebliven läkning med böjd ryggdeformitet och DISI; MR visar ischemisk nekros av navikulärbenet, intraoperativ lossning av tourniquet och observation av frakturen där den brutna änden av navikulärbenet fortfarande är vitt sklerotiskt ben; misslyckande med den initiala kilbenstransplantationen eller skruvintern fixation kräver en stor VGB strukturell bentransplantation (> 1 cm3). Preoperativa eller intraoperativa fynd av artros i radialkarpalleden; om signifikant navikulär malunion med kollapsande artros har inträffat, kan handledsdenervation, navikulär osteotomi, fyrkantig fusion, proximal karpal osteotomi, total karpal fusion, etc. krävas; navikulär malunion, proximal nekros, men med normal navikulärbenmorfologi (t.ex. icke-displacerad navikulärfraktur med dålig blodtillförsel till den proximala polen); förkortning av navikulär malunion utan osteonekros. (1,2-ICSRA kan användas som ersättning för en distal radiusflap).
Tillämpad anatomi
MFC VBG försörjs av ett antal små interosseösa trofoblastkärl (medelvärde 30, 20-50), med den rikligaste blodtillförseln posteriort inferior om den mediala femoralkondylen (medelvärde 6,4), följt av anteriort superior (medelvärde 4,9) (Fig. 2). Dessa trofoblastkärl försörjdes huvudsakligen av den descendens geniculate arteria (DGA) och/eller den superior mediala geniculate arteria (SMGA), som är en gren av den superficiala femoralarterian som också ger upphov till artikulära, muskulokutana och/eller saphenösa nervgrenar. DGA utgick från den superficiala femoralarterian proximalt om den mediala eminensen av den mediala malleolus, eller på ett avstånd av 13,7 cm proximalt om ledytan (10,5-17,5 cm), och stabiliteten i förgreningen var 89 % i kadaverproverna (Figur 3). DGA (arteria yttre galvaniseringsgafflarna) utgår från arteria femoralis yttre lobban vid 13,7 cm (10,5 cm–17,5 cm) proximalt om fissuren hos mediala malleolen eller proximalt om ledytan, med ett kadaverprov som uppvisar 100 % förgreningsstabilitet och en diameter på cirka 0,78 mm. Därför är antingen DGA eller SMGA acceptabelt, även om den förra är mer lämplig för tibiae på grund av kärlets längd och diameter.
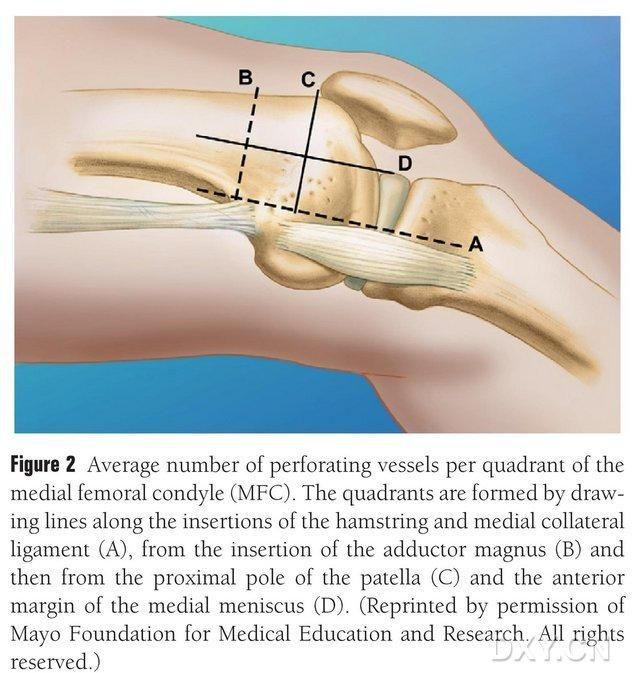
Fig. 2. Fyrkvadrantsfördelning av MFC-trofoblastkärl längs den horisontella linjen mellan semitendinosus och det mediala kollaterala ligamentet A, linjen för den större trochantern B, linjen för den övre polen av patella C, linjen för den främre menisken D.
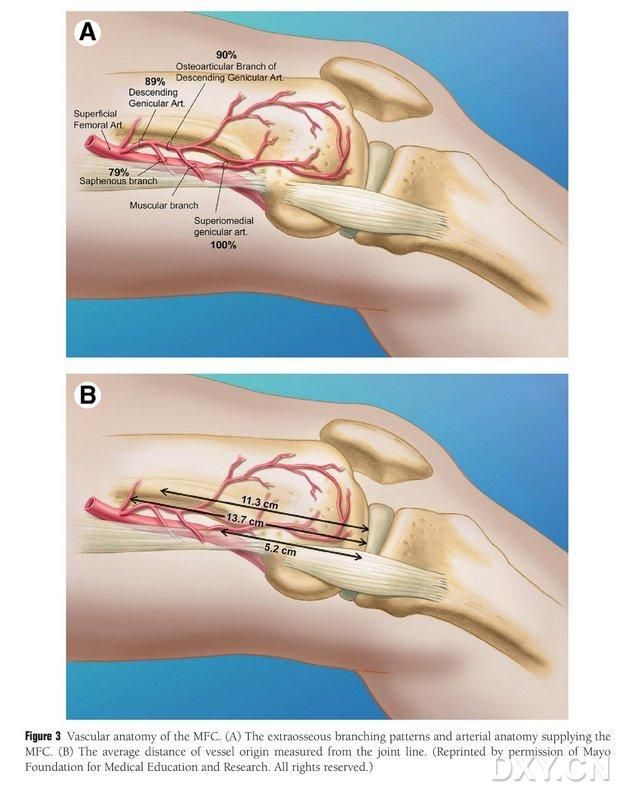
Figur 3. MFC-vaskulär anatomi: (A) Extraosseösa grenar och MFC-trofoblastvaskulär anatomi, (B) Avstånd mellan vaskulära ursprung och ledlinjen
Kirurgisk åtkomst
Patienten placeras under generell anestesi i ryggläge, med den drabbade extremiteten placerad på handkirurgibordet. Generellt tas donatorbenfliken från den ipsilaterala mediala femurkondylen, så att patienten kan röra sig med kryckor efter operationen. Det kontralaterala knäet kan också väljas om det finns en historia av tidigare trauma eller operation på samma sida av knäet. Knäet böjs och höften roteras utåt, och tourniqueter appliceras på både övre och nedre extremiteter. Det kirurgiska tillvägagångssättet var den förlängda Russe-metoden, där snittet började 8 cm proximalt om den transversala karpaltunneln och sträckte sig distalt från den radiella kanten av radial flexor carpi radialis-senan, och sedan viktes vid den transversala karpaltunneln mot tummens bas, och slutade i nivå med den större trochantern. Senskidan i den radiala longissimus-senan skärs upp och senan dras ulnart ut. Navikulärbenet blottläggs genom skarp dissektion längs de radiala lunata och radiala navikulära huvudligamenten, med noggrann separering av de perifera mjukvävnaderna i navikulärbenet för att möjliggöra ytterligare blottning av navikulärbenet (Figur 4). Bekräfta arean av uteblivna läktare, kvaliteten på ledbrosket och graden av ischemi i navikulärbenet. Efter att tourniqueten har lossats, observera navikulärbenets proximala pol för punktatblödning för att avgöra om det föreligger ischemisk nekros. Om navikulärnekrosen inte är associerad med radial karpal- eller interkarpal artrit kan MFC VGB användas.
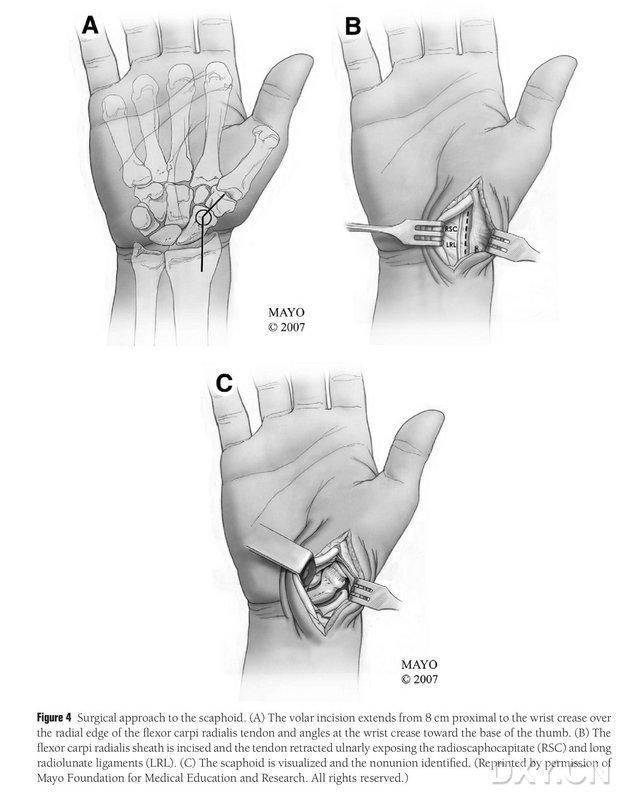
Figur 4. Navikulär kirurgiskt tillvägagångssätt: (A) Incisionen börjar 8 cm proximalt om den transversala karpaltunneln och förlänger den radiella kanten av radial flexor carpi radialis-senan till den distala delen av incisionen, som är vikt mot tummens bas vid den transversala karpaltunneln. (B) Senskidan i den radiala longissimus-senan incisioneras och senan dras ulnart, och navikulärbenet exponeras genom skarp dissektion längs de radiala lunata och radiala navikulära huvudligamenten. (C) Identifiera området för den navikulära beniga diskontinuiteten.
Ett 15–20 cm långt snitt görs proximalt om knäledslinjen längs den bakre kanten av den mediala lårbensmuskeln, och muskeln dras tillbaka anteriort för att exponera MFC-blodförsörjningen (Fig. 5). MFC-blodförsörjningen tillförs vanligtvis via de artikulära grenarna av DGA och SMGA, vanligtvis genom den större ledgrenen av DGA och motsvarande medföljande ven. Den vaskulära pedikeln frigörs proximalt, varvid man är noga med att skydda periostet och de trofoblastiska kärlen på benytan.
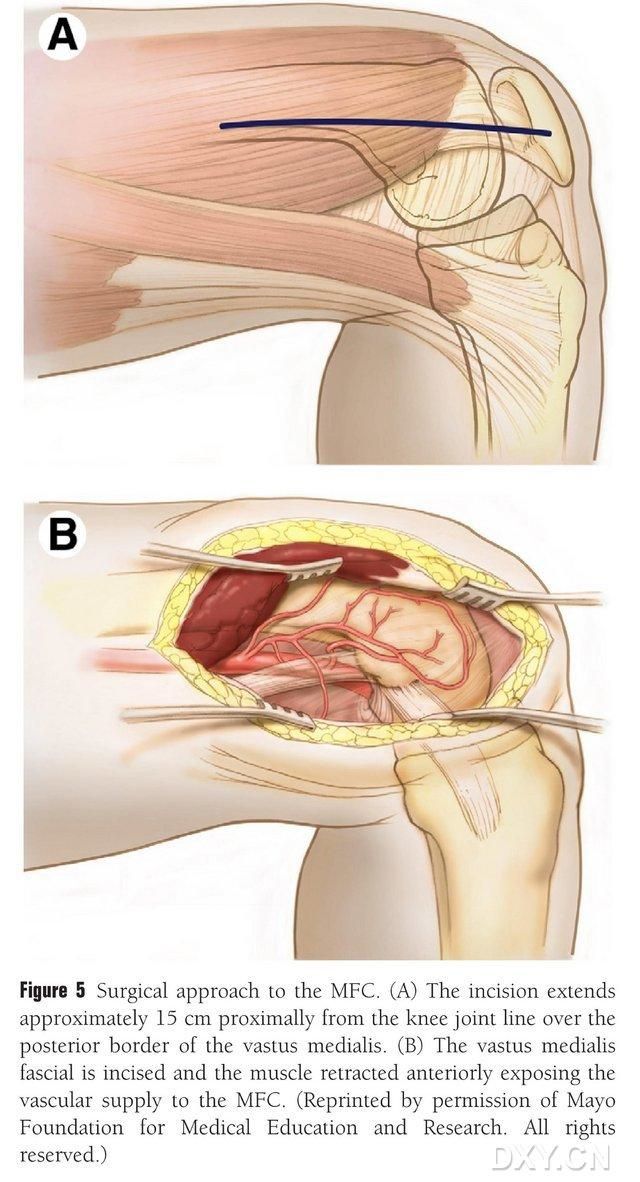
Figur 5. Kirurgisk åtkomst till MFC: (A) Ett 15–20 cm långt snitt görs proximalt längs den bakre kanten av den mediala lårbensmuskeln från knäledslinjen. (B) Muskeln dras tillbaka anteriort för att exponera MFC:s blodtillförsel.
Förberedelse av navicularbenet
Navikulär DISI-deformiteten måste korrigeras och området för det osteokondrala bentransplantatet förberedas före implantation genom att böja handleden under fluoroskopi för att återställa en normal radial lunatvinkel (Figur 6). En Kirschner-stift på 0,0625 fot (cirka 1,5 mm) borras perkutant från dorsal till metakarpal led för att fixera den radiala lunatleden, och navikulärmalunionsgapet exponeras när handleden rätas ut. Frakturutrymmet rensades från mjukvävnad och stöttades ytterligare upp med en plattspridare. En liten fram- och återgående såg används för att platta till benet och säkerställa att implantatfliken liknar mer en rektangulär struktur än en kil, vilket kräver att navikulärspalten hanteras med ett bredare gap på palmarsidan än på dorsalsidan. Efter att gapet öppnats mäts defekten i tre dimensioner för att bestämma bentransplantatets utbredning, som vanligtvis är 10–12 mm lång på alla sidor av transplantatet.
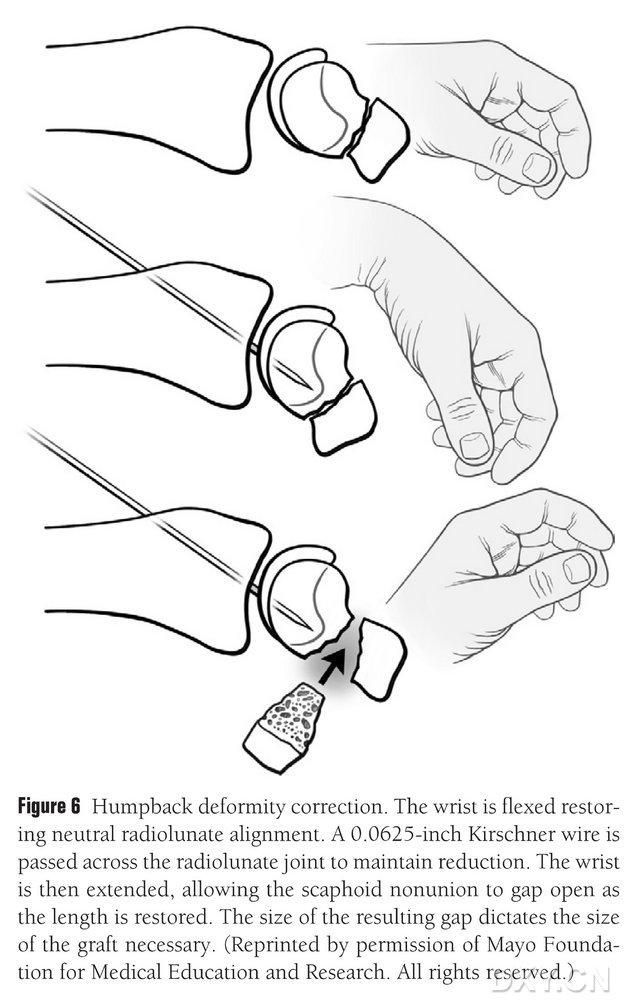
Figur 6. Korrigering av den böjda ryggdeformiteten av naviculare, med fluoroskopisk flexion av handleden för att återställa normal radial-lunar inriktning. En Kirschner-stift på 0,0625 fot (cirka 1,5 mm) borras perkutant från dorsal till metakarpal led för att fixera den radiala lunatleden, vilket exponerar navicularmalunionsgapet och återställer den normala höjden på navicularebenet när handleden rätas ut, där gapets storlek förutsäger storleken på fliken som behöver avlyssnas.
Osteotomi
Det vaskulariserade området av den mediala femoralkondylen väljs som område för benextraktion, och området för benextraktion markeras tillräckligt. Var försiktig så att inte det mediala kollaterala ligamentet skadas. Periostet incisioneras, och en rektangulär benflik av lämplig storlek för önskad fliken skärs ut med en fram- och återgående såg, med ett andra benblock sågat i 45° vinkel längs ena sidan för att säkerställa flikens integritet (Fig. 7). 7). Försiktighet bör iakttas så att periostet, det kortikala benet och det spongiösa benet på fliken inte separeras. Den nedre extremitetens tourniquet bör släppas för att observera blodflödet genom fliken, och den vaskulära pedikeln bör frigöras proximalt i minst 6 cm för att möjliggöra efterföljande vaskulär anastomos. Vid behov kan en liten mängd spongiöst ben fortsätta inuti femoralkondylen. Femoralkondylärdefekten fylls med ett bentransplantatsubstitut, och snittet dräneras och försluts lager för lager.
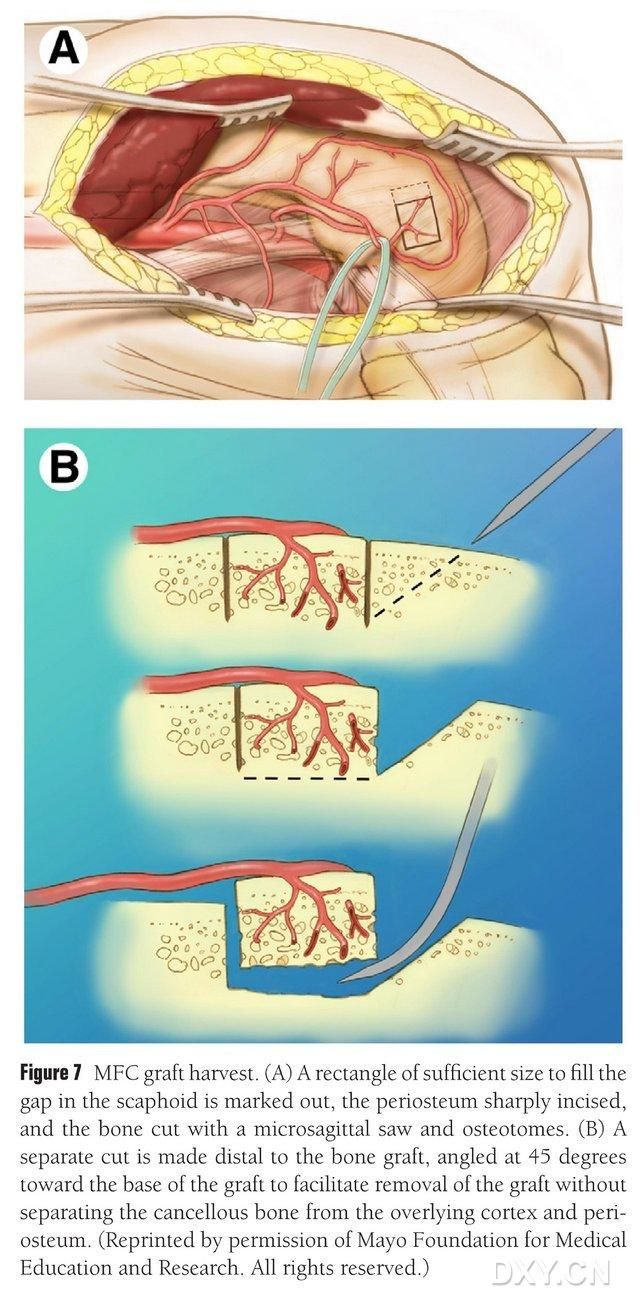
Figur 7. Borttagning av MFC-benflik. (A) Osteotomiområdet som är tillräckligt för att fylla navikulärutrymmet markeras, periosteum skärs upp och en rektangulär benflik av lämplig storlek för önskad fliken skärs med en fram- och återgående såg. (B) En andra bit ben skärs längs ena sidan i 45° vinkel för att säkerställa flikens integritet.
Klaffimplantation och fixering
Benfliken trimmas till lämplig form, var noga med att inte komprimera den vaskulära pedikeln eller skala av periostet. Fliken implanteras försiktigt i området för osmåbensdefekten, varvid perkussion undviks och fixeras med ihåliga osmåbensskruvar. Noggrannhet iakttogs för att säkerställa att palmarmarginalen på det implanterade benblocket var i jämnhöjd med palmarmarginalen på osmåbenet eller att den var lätt nedtryckt för att undvika kollision. Fluoroskopi utfördes för att bekräfta osmåbenets morfologi, kraftlinjen och skruvens position. Anastomisera adern av kärlfliken till artären radialis ände mot sida och den venösa spetsen till artären radialis följeslagarven ände mot ände (Figur 8). Ledkapseln är reparerad, men kärlpedikeln undviks.
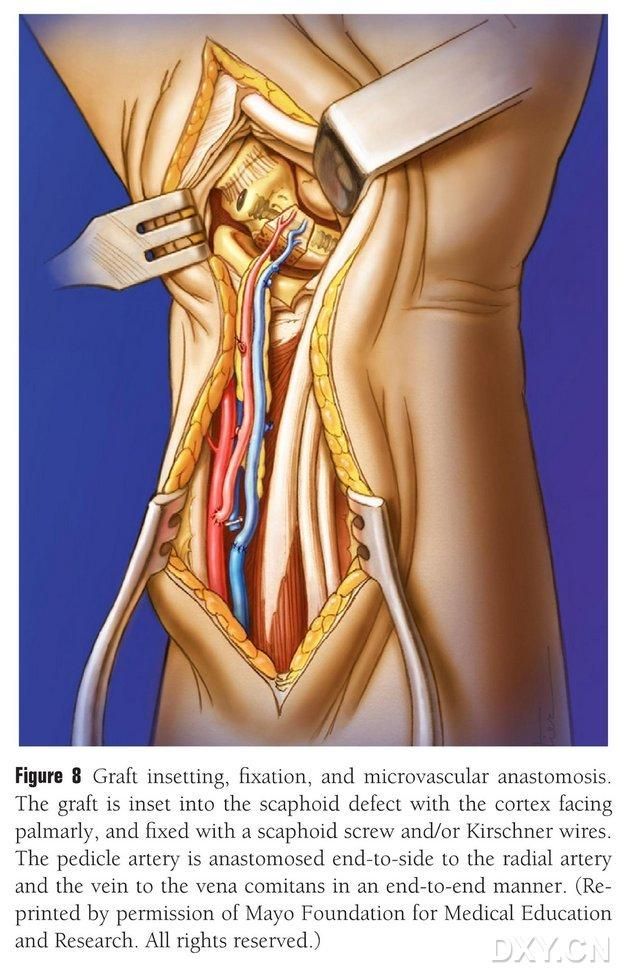
Figur 8. Implantation, fixering och vaskulär anastomos av benfliken. Benfliken implanteras försiktigt i området för navikulärbensdefekten och fixeras med ihåliga navikulärskruvar eller Kirschner-stift. Noggrannhet iakttas så att den implanterade benblockets metakarpala kant är i jämnhöjd med navikulärbenets metakarpala kant eller lätt nedtryckt för att undvika kollision. Anastomos mellan vaskulärflikartären och artären radialis utfördes ände mot ände, och venspetsen till artären radialis följeslagarven utfördes ände mot ände.
Postoperativ rehabilitering
Oral aspirin 325 mg per dag (i 1 månad), postoperativ viktbärning av den drabbade extremiteten är tillåten, knäbromsning kan minska patientens obehag, beroende på patientens förmåga att röra sig vid rätt tidpunkt. Kontralateralt stöd med en krycka kan minska smärta, men långvarigt stöd med kryckor är inte nödvändigt. Stygnen togs bort 2 veckor efter operationen och Münster- eller långarm-tum-gipset hölls på plats i 3 veckor. Därefter används kortarm-tum-gips tills frakturen läker. Röntgen tas med 3-6 veckors intervall, och frakturläkning bekräftas med datortomografi. Därefter bör aktiva och passiva flexions- och extensionaktiviteter påbörjas gradvis, och träningens intensitet och frekvens bör ökas gradvis.
Stora komplikationer
De huvudsakliga komplikationerna i knäleden inkluderar knäsmärta eller nervskada. Knäsmärta uppstod huvudsakligen inom 6 veckor efter operationen, och ingen sensorisk förlust eller smärtsam neurom på grund av saphenös nervskada hittades. De huvudsakliga handledskomplikationerna inkluderade refraktär benlöshet, smärta, ledstelhet, svaghet, progressiv artros i radialishandleden eller interkarpala ben, och risken för periosteal heterotop ossifikation har också rapporterats.
Gratis vaskulariserad bentransplantation av medial femoralkondyl för nonunctions i skafoidbenet med proximal polavaskulär nekros och karpalkollaps
Publiceringstid: 28 maj 2024










